Zapratite nas na Telegramu: https://t.me/provjeri_hr
Glas razuma
RIJEČ UREDNIKA – Provjeri.hr već je u više navrata upozoravao na posljedice cijepljenja protiv HPV-a (ovdje i ovdje). Posebno je agresivna kampanja koja se vodi za cijepljenje djece školskog uzrasta. Kako bi odgovorni roditelji mogli donijeti potpuno informiranu odluku o (ne)cijepljenju svoje djece protiv HPV-a, ovdje donosimo tekst dr. Lidije Gajski o toj temi napisan 2020. godine u sklopu obrane u predmetu koji je protiv nje vodila Hrvatska liječnička komora. Tekst je podijeljen u dva dijela.
U vrijeme Europskog tjedna prevencije raka vrata maternice od 16. do 22. siječnja te hrvatskog nacionalnog dana prevencije toga karcinoma 21. siječnja, mediji nas bombardiraju sadržajima u kojima se upozorava na infekciju humanim papiloma virusom (HPV) i poziva na cijepljenje protiv HPV-a. Ističe se da se radi o čestoj infekciji koja može dovesti do raka vrata maternice i da je cjepivo djelotvorno u sprječavanju infekcije i raka. Također se naglašava da je cjepivo sigurno, odnosno neškodljivo.
HPV cjepivo ne sprječava rak
Tvrdnja da cijepljenje protiv HPV-a sprječava razvoj raka vrata maternice (cervikalnog karcinoma) ili bilo koje druge vrste raka, čista je neistina. U znanstvenoj literaturi za nju nema uporišta. Odgovorni znanstvenici godinama na to ukazuju i upozoravaju da je cjepivo ušlo u primjenu bez stvarnih dokaza o učinkovitosti.
Diane Harper, koja je sudjelovala je u kliničkim istraživanjima HPV cjepiva, od njegova ulaska u primjenu upozorava da to nije cjepivo za rak; ono samo sprječava virusnu infekciju koja može biti povezana s karcinomom. Namjena vakcine krivo se tumači i promovira, pa mnogi ljudi vjeruju da će, cijepe li se, biti otporni na rak, što nije istina. Nažalost, članci ove znanstvenice ne nalaze put do javnosti (1).
„Klinički pokusi nisu nikad pokazali da cjepivo štiti od cervikalnog karcinoma“, navodi Stephanie Seneff, znanstvenica s MIT-a, jednog od najuglednijih znanstvenih instituta, u knjizi američkih autorica „HPV cjepivo na sudu” (2).
Sin Hang Lee, umirovljeni profesor patologije sa Sveučilišta Yale s iskustvom u HPV-u i karcinomu, tvorac dijagnostičkih testova za HPV, potvrđuje: „Ne postoje znanstveni dokazi da su HPV cjepiva spriječila jedan jedini slučaj cervikalnog karcinoma u bilo kojoj zemlji“ (3).
U Njemačkoj je 13 uglednih liječnika i javnozdravstvenih stručnjaka napisalo Manifest u kojem kritiziraju preporuku i uvođenje HPV cjepiva u program vakcinacije. Tvrde da učinkovitost cjepiva nije dovoljno istražena i primjereno prezentirana (4).
Pa pogledajmo što kaže znanost. Podaci i nalazi nisu uzeti iz bilo kakvih izvora, već iz onih najpouzdanijih – randomiziranih kliničkih pokusa. Oni dolaze od proizvođača cjepiva, dakle nisu izvedeni bilo gdje i možebitno opterećeni željom da se umanji vrijednost cjepiva.
Godine 2013. objavljen je sustavni pregled kliničkih studija s HPV cjepivom. Autori, Lucija Tomljenović i Christopher Shaw sa Sveučilišta British Columbia u Kanadi u zaključku navode „činjenicu da podaci iz kliničkih pokusa do sada nisu demonstrirali da su cjepiva stvarno spriječila ijedan slučaj cervikalnog karcinoma (a o smrti od raka da i ne govorimo)“ (5). Ustvrdili su to još ranije, u preglednom članku iz 2011. gdje su pokazali da je vrijeme testiranja bilo prekratko da bi se dokumentirala dugoročna korist; studije su trajale oko 5 godina, dok od HPV infekcije do razvoja karcinoma prođe 20-40 godina. Naime, pokusi s cjepivom promatrali su i mjerili učestalost infekcije HPV-om i displaziju sluznice materničnog vrata, a ne karcinom (6). Precizno, kliničke su studije pokazale da cjepivo učinkovito sprječava kroničnu infekciju i pojavu displazije (cervikalne intraepitelne neoplazije – CIN) i drugih anogenitalnih promjena uzrokovanih HPV tipovima 6, 11, 16 i 18 u mladih žena negativnih na HPV.
Iako se displazija (specifična promjena) površinskog sloja sluznice vrata maternice smatra prethodnicom invazivnog karcinoma, ona je tek patohistološki, a ne klinički pojam. Displazija nije povezana sa simptomima maligne bolesti, niti joj nužno vodi. Dapače, najčešće je reverzibilna; 68 % nalaza CIN 2 normalizira se u tri godine i samo oko trećina nalaza CIN 3 prelazi u invazivni karcinom (7, 8, 9).
Nalaz da cjepivo sprječava displaziju ne mora značiti da sprječava karcinom. Mary Holland, koautorica knjige „HPV cjepivo na sudu”, slaže se da nikad nije demonstrirano da cijepljenje sprječava rak. Ono što su klinički pokusi pokazali je „smanjenje lezija koje mogu voditi cervikalnom karcinomu. … To ne znači da ćemo za 20 do 30 godina imati manji broj cervikalnih karcinoma. Studije s cjepivom ne daju odgovor na to pitanje“ (10).
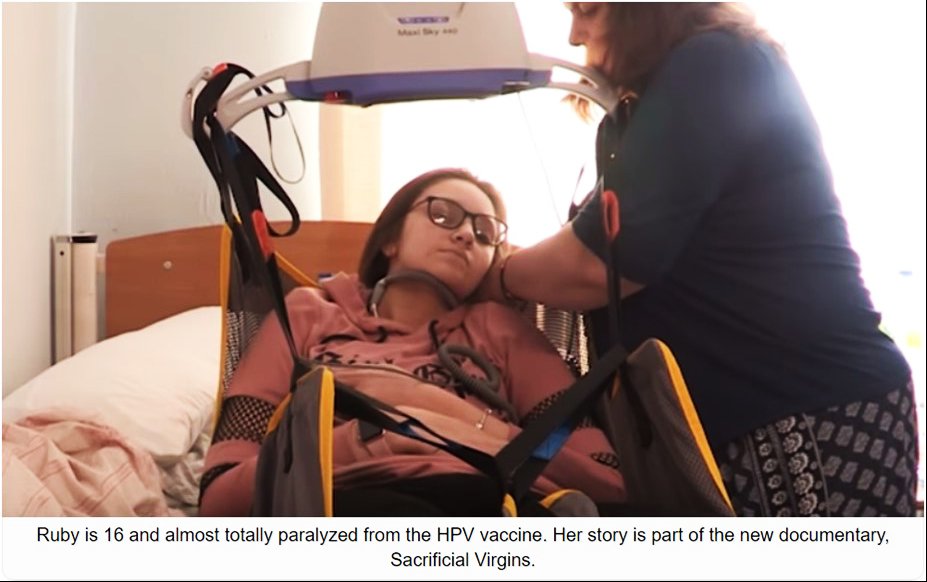
„Mi ne znamo djeluje li HPV vakcinacija i nećemo znati još 30 godina – uvedena je na temelju zamjenskih mjera ishoda, a ne na temelju smanjenja smrti od cervikalnog karcinoma“, kaže Allyson Polock, profesorica javnog zdravstva s Londonskog sveučilišta (11). U kliničkim pokusima s HPV cjepivom promatrana je cervikalna displazija kao zamjenski ishod; stvarni ishod – invazivni, klinički relevantni karcinom i smrt od karcinoma, nisu mjereni. Zamjenski ishodi u istraživanjima mogu biti nevaljani i zavaravajući; „uvoditi ih znači povećati nesigurnost, a možda i grešku“ (12). O stvarnoj učinkovitosti cjepiva može se govoriti tek kad se dokaže da ono prevenira klinički relevantnu bolest i smanjuje smrtnost (produžava život). A to unatoč činjenici da se istraživanja i dalje provode, do dan-danas nije dokazano.
Niti u najnovijoj analizi objavljenoj ove godine. Znanstvenice s britanskih sveučilišta ponovo su uzele randomizirane kontrolirane kliničke pokuse, budući da oni daju najviši stupanj pouzdanosti i služe kao temelj za odluke regulatornih tijela i za uvođenje u programe cijepljenja. Zaključak rada prenosim u cijelosti jer je ključan za ovaj predmet.
Autorice su utvrdile da su klinički pokusi, njih ukupno 12 s cjepivima Cervarix i Gardasil, izvedeni u razdoblju od 2001.-2016. godine „generirali značajnu nesigurnost i da njihovi podaci dovode u pitanje tvrdnje o učinkovitosti“. Slijedi obrazloženje: „Uzorak populacije u studijama nije odražavao ciljnu populaciju zbog razlike u dobi i restriktivnim kriterijima uključivanja. Primjena složenog i dalekog zamjenskog ishoda ne omogućuje utvrđivanje učinka na klinički bitne ishode. Još uvijek je nesigurno sprječava li cijepljenje protiv HPV-a cervikalni karcinom jer pokusi nisu bili dizajnirani da detektiraju taj ishod, za čiji su razvoj potrebna desetljeća. Iako postoje dokazi da cijepljenje prevenira cervikalnu intraepitelnu neoplaziju 1. stupnja (CIN 1), to nije klinički važan ishod (ne primjenjuje se terapija). Studije su koristile kombinirane zamjenske ishode koji su uključivali CIN 1. Visoka efikasnost protiv CIN 1+ (CIN 1, 2, 3 i adenokarcinom in situ (AIS)) ne znači nužno visoku efikasnost protiv CIN 3+ (CIN 3 i AIS), koji se javlja puno rjeđe. Premalo je podataka za jasan zaključak da HPV cjepivo sprječava CIN 3. CIN je u pokusima općenito vjerojatno predijagnosticiran jer je cervikalna citologija provođena u intervalima od 6-12 mjeseci, a ne u uobičajenom intevalu probira koji je 36 mjeseci. Obzirom da neke lezije regrediraju spontano, moguće je da su studije precijenile učinkovitost vakcine. Mnogi pokusi dijagnosticirali su perzistentnu infekciju na temelju čestog testiranja u kratkim intervalima, tj. manje od šest mjeseci. Nejasno je bi li nađene infekcije nestale ili bi perzistirale i vodile promjenama na cerviksu.“ (7)
Jednostavno rečeno, najpouzdanijim i najvjerodostojnijim znanstvenim istraživanjima koja imamo, na šezdesetak tisuća ispitanika, nije potvrđeno da HPV cjepivo sprječava rak. Dokazano je jedino smanjenje displazije, i to zbirne, pri čemu su prevladavale loše definirane (naročito CIN 2), blaže i često reverzibilne lezije, dok je karcinom in situ bio najrjeđi. Veličina učinka na displazije preuveličana je greškama u metodologiji istraživanja.
„Efikasnost“ cjepiva demonstrirana u kliničkim studijama realno je još puno manja zbog sljedećih činjenica: učinkovitost medicinske intervencije u „stvarnom svijetu“ manja je od one opažene u kliničkim pokusima. Drugo, niti u kliničkim studijama efikasnost nije bila stopostotna – dio ispitanika nije reagirao na cjepivo. Primjerice, a to navodi i proizvođač u deklaraciji o cjepivu, ono je beskorisno u skupini djevojaka koje su već zaražene HPV-om sadržanim u cjepivu (13, 14). Također u onih koje već imaju patološke citološke nalaze (15). To je u skladu s nalazom da efikasnost vakcine pada što su djevojke starije, a iza 26. godine praktički više ne postoji. Kritičari HPV cjepiva u kliničkim su studijama koje je proizvođač priložio zahtjevu za odobrenje pronašli da je u ispitanika od ranije inficiranih tipovima HPV-a sadržanima u cjepivu, ono čak povećalo pojavnost displazija za 44,6 % (16). A prevalencija HPV infekcije u djece i adolescenata je visoka – u jednom grčkom istraživanju u djevojčica/djevojaka između 2-21 godine čak 37,8 % (slično i za onkogene tipove) (17). Ovo bi nalagalo da se prije cijepljenja napravi test na HPV i citološka pretraga, no proizvođač i nadležne institucije ne smatraju to potrebnim.
Nadalje, vakcina djeluje samo protiv dva do devet tipova onkogenih virusa, a na ostale onkogene HPV-e ne djeluje. Također, cjepivo ne djeluje na displaziju i karcinom koji nisu uzrokovani virusima. Postavlja se i pitanje HPV specifičnosti različitih sredina (u Japanu su tipovi virusa koje pokriva cjepivo značajno rjeđi nego u SAD-u i Europi (18)) i dinamike genotipova kroz vrijeme. Trajanje zaštitnog učinka cjepiva je nepoznato.
Sve navedeno u skladu je s tvrdnjom neovisnih istraživača da je učinkovitost cjepiva koja je demonstrirana u kliničkim studijama umjetno preuveličana i opravdava sumnju da cjepivo može imati ikakav učinak na pojavnost karcinoma.
Ako je HPV cjepivo bez učinka na cervikalni karcinom, je li možda efikasno u drugim zloćudnim bolestima koje se dovode u vezu s HPV-om? Riječ je o karcinom vulve, vagine, penisa, anusa i grla.
U kliničkim pokusima s HPV cjepivom navedene vrste karcinoma nisu istraživane (u svim tim studijama nađen je samo jedan jedini slučaj karcinoma vulve). Slično kao s rakom cerviksa, promatrane su patohistološke lezije koje se smatraju prethodnicama tih karcinoma – vulvarna intraepitelna neoplazija (VIN), vaginalna intraepitelna neoplazija (VaIN), analna intraepitelna neoplazija (AIN) i penilna/perinealna/perianalna intraepitelna neoplazija (PIN). Za prve je tri na sličan način kao za CIN demonstrirana „učinkovitost“ vakcine. Za PIN nije dokazano ništa jer je broj slučajeva bio premalen da bi dosegao statističku značajnost (14).
„Kad je cjepivo pušteno na američko tržište, znali smo da će biti beskorisno“ rekao je u jednom razgovoru dr. Bernard Dalbergue, bivši zaposlenik Mercka i autor knjige o manipulacijama farmaceutske industrije. „Predviđam da će Gardasil postati najveći medicinski skandal ikad, jer će doći vrijeme kad će se skupiti dokazi da to cjepivo, kolikogod velik tehnički i znanstveni podvig bilo, nema apsolutno nikakav efekt na cervikalni karcinom … i jedina mu je svrha stvaranje dobiti za proizvođača“ (19). No čini se da je Dalbergue bio optimističan kad je rekao da cjepivo nema učinka na karcinom. Istina bi mogla biti još strašnija i pravi skandal dogodit će se ako dolazeće godine pokažu da cijepljenje protiv HPV-a u stvari izaziva cervikalni karcinom.
Statistički podaci zadnjih godina pokazuju zabrinjavajuće trendove – u nekim razvijenim zemljama nakon desetljeća kontinuiranog pada koji se pripisuje uspješnom programu probira putem citološkog (Papa) testa, pojavnost cervikalnog raka počela je rasti (20). I zanimljivo – baš od vremena kad se počelo cijepiti protiv HPV-a, baš u zemljama koje su imale najviši obuhvat, i baš u mlađoj populaciji, onoj u kojoj je cijepljenje uvedeno.
Godine 2019. francuski kirurg/onkolog Gerard Delepine i njegova supruga, pedijatrijska onkologinja Nicole Delepine izdali su knjigu „Gardasil. Vjerovanje i propaganda nasuprot čvrstim dokazima“. U njoj podrobno opisuju i objašnjavaju ovaj trend (21). U skraćenom obliku to je dostupno na internetskoj stranici Nicole Delepine (22). Podaci za zemlje koje su imale najveću procijepljenost konzistentni su i podudarni – u razdoblju organiziranog citološkog probira, između 1989. i 2007. pojavnost invazivnog cervikalnog karcinoma smanjila se za gotovo 30 %. Od 2007. kad je Gardasil pušten na tržište, trend se okrenuo. Po zemljama to izgleda ovako: Australija je 2007. prva uvela organizirano cijepljenje protiv HPV-a. Prethodno je incidencija raka od 13,5 (na 100 000) u godini 1989., kontinuirano padala do 7 u godini 2007. Te godine trend pada se zaustavlja i godine 2014. iznosi 7,4. Najveći porast zabilježen je u skupini mlađih žena, koje, vakcinirane u adolescentskoj dobi, u tom razdoblju ulaze u svoje dvadesete godine; za neka godišta iz te skupine incidencija raka raste i više od 100 %. U skupini starijih žena koje nisu vakcinirane, nastavlja se smanjivati.
U Velikoj Britaniji nacionalni program HPV cijepljenja uveden je 2008. i u skupini djevojčica od 12-13 godina obuhvat je bio čak 80 %. Od 1989. do 2007. incidencija karcinoma pala je s 13,5 na 9,4. Od 2007. do 2015. narasla je na 9,6. U skupini mlađih žena krivulja rasta izrazito je strma i broj raste i za više od 100 %. Među starijima, koje nisu bile uključene u imunizacijski program, trend pada se nastavio.
U Švedskoj je program cijepljenja uspostavljen 2010. s procijepljenošću dvanaestogodišnjakinja od gotovo 80 %. Pojavnost raka od 1989. kad je iznosila 11,6, smanjila se do 2007. godine na 9,4. Godine 2015. iznosila je 11,5. I ovdje je vidljiv isti obrazac – među ženama u dobi 20-24 godine incidencija se podvostručila, dok se među ženama iznad 50 godina, koje nisu cijepljene, i dalje prati trend pada.
U Norveškoj se pojavnost cervikalnog karcinoma u razdoblju prije cijepljenja smanjila s 15,1 na 11. Od 2007. do 2015. raste s 11,7 na 14,9. Porast ide gotovo isključivo na račun mladih žena, o čemu svjedoči pad prosječne dobi u kojoj se karcinom javlja. Među starijim ženama pojavnost raka pada.
U SAD-u je obuhvat cijepljenja bio manji, oko 60 %. U periodu od 1989. do 2007. pojavnost raka je smanjena s 10,7 na 6,7. Od tada se bilježi trend rasta, ali s manjom amplitudom. U mlađih žena koje uključuju vakcinirane, pojavnost raste od 5,24 u 2007. na 5,47 u 2015. U žena iznad 50 godina u istom se razdoblju bilježi pad s 10,37 na 9,87.
Uspoređujući različite države Gerard Delepine kao svojevrsnu „kontrolnu“ zemlju uzima Francusku. Tamo je obuhvat cijepljenja bio nizak, oko 15 %. Pojavnost cervikalnog karcinoma kontinuirano pada i nakon uvođenja cijepljenja i danas je značajno manja nego u zemljama gdje se više cijepilo – u 1995. iznosila je 15, u 2007. – 7,5, u 2012. – 6,7 i u 2017. – 6.
Dr. Delepine poziva na „žurnu reviziju preporuka i intenzivna istraživanja kako bi se objasnio ovaj katastrofalni problem“. Ostavlja malo prostora za sumnju. HPV cjepivo mijenja prirodu cervikalnog karcinoma na način da ga čini učestalijim i agresivnijim (22).
Kad je cijepljenje počelo, neki su stručnjaci upozoravali na mogućnost da će cjepivo ženama dati lažnu sigurnost i smanjiti sklonost probiru. No čini se da to nije u pozadini porasta incidencije cervikalnog karcinoma (20). Prihvatljivije su hipoteze po kojima bi cijepljenje vodilo promjeni prirode HPV-a, odnosno infekcije. Evolucijski biolog James Lyons-Weiler pronašao je dokaze – više znanstvenih radova koji pokazuju da cjepivo protiv četiri onkogena tipa HPV-a smanjuje infekciju tim virusima, no zamjenjuje ih novim, opasnijim vrstama. Evo što kaže u svojoj analizi: „Zamjena virusnih tipova je stvarna i možemo očekivati, tužno i ironično, da će cijepljenje protiv učestalijih tipova uzrokovati porast raka vezanog uz HPV“ (23).
Vjerujem da dosadašnja argumentacija jasno pokazuje da nema dokaza da cjepivo protiv HPV-a štiti od raka. Zastupnici suprotne postavke raspolažu tek pseudoargumentima i lažnim dokazima. Najčešće prilažu – a) nevalidna istraživanja – ona niže razine pouzdanosti poput opservacijskih studija naručenih od farmaceutske industrije, tj. ono što neovisni znanstvenici nazivaju „aktivnošću koja nalikuje na znanost“ („science-like activity“) (24) i „korporativnom epidemiologijom“ (25), ili – b) krivo izvedene i protumačene kliničke pokuse, poput sustavnog pregleda koji je isključio gotovo polovinu postojećih studija (26).
Cijepljenje protiv HPV-a, dakle, beskorisno je u smislu zaštite od raka. Štoviše, kad bi i bilo učinkovito, njegova bi primjena bila besmislena jer je nepotrebno.
HPV cjepivo je nepotrebno
Klinička ispitivanja HPV cjepiva pokazala su da je vrlo učinkovito u eliminaciji infekcije uzrokovane tipovima iz cjepiva. No taj je učinak klinički nebitan jer infekcija humanim papiloma virusima, iako česta, uglavnom prolazi bez ikakvih tegoba (asimptomatska je).
Perzistentna (kronična) infekcija može dovesti do nastanka genitalnih bradavica (kondiloma). No radi se o razmjerno rijetkoj i dobroćudnoj bolesti, pa masovno cijepljenje sasvim sigurno nije opravdano.
Potreba za eliminacijom HPV-a obrazlaže se u prvom redu prevencijom karcinoma. U slučaju vaginalnog, vulvarnog, analnog i drugih karcinoma anogenitalne regije, pojavnost tih bolesti, a u nekim slučajevima i intenzitet povezanosti su niski, pa je primjena cjepiva bespredmetna. Za karcinom materničnog vrata, međutim, tvrdi se da je čest i izravno povezan s HPV-om, pa je eliminacija HPV-a korisna i opravdana.
Je li doista tako? U stvarnosti, slijed od infekcije HPV-om do cervikalnog karcinoma događa se vrlo rijetko. Prvo, značajan broj žena nije inficiran HPV-om (zaraza je vezana uz rizično spolno ponašanje). Među onima koje jesu, manjina ima onkogeni tip virusa – prema Međunarodnoj agenciji za istraživanje raka (IARC) oko 10-15 % u populaciji od 20-30 godina. Infekcija tim virusima, opet, ne znači neminovnost karcinoma. U 90-95 % slučajeva HPV se s vremenom spontano eliminira iz tijela. O riziku možemo govoriti tek u žena s kroničnom perzistirajućom infekcijom, a takvih je u populaciji mladih žena tek nekoliko promila.
No i od tog malog broja kronično inficiranih tek će nekoliko postotaka razviti invazivni cervikalni karcinom. U većine će se infekcija povući bez ikakvih posljedica ili će proizvesti različite stupnjeve displazije od kojih je glavnina reverzibilna. I tako dolazimo do incidencije cervikalnog karcinoma u razvijenom dijelu svijeta od oko 12 na 100 000 žena, od čega je možda tek polovina uzrokovana virusima koje pokriva cjepivo.
U stručnim se tekstovima redovito navodi da je rak materničnog vrata vrlo čest i jedan od glavnih uzroka smrti u žena. No to vrijedi za siromašni dio svijeta na koji otpada četiri petine mortaliteta. U razvijenome, rak cerviksa ne predstavlja veći javnozdravstveni problem. Pojavnost i smrtnost su godinama u padu (osim zadnje vrijeme u zemljama gdje se intenzivno cijepi); u EU mortalitet sada iznosi oko 3 na 100 000 žena, a u Hrvatskoj godinama stagnira na oko 3,5-4/100 000 (27).
U nas je po pojavnosti (14,3/100 000 u 2017.) cervikalni karcinom otprilike deseti rak po učestalosti u žena, devet je puta rjeđi od karcinoma dojke i na njega otpada 3 % incidencije svih karcinoma u ženskoj populaciji (28).
Važno je primijetiti, a to se vidi iz odnosa incidencije i mortaliteta, da karcinom cerviksa nije neizlječiva bolest; gotovo 2/3 žena će uz terapiju preživjeti. Godišnje ih od te bolesti u Hrvatskoj umre oko 120. No ono što treba posebno naglasiti jest činjenica da niti taj razmjerno mali broj žena ne bi trebao umrijeti. Od cervikalnog karcinoma umiru žene koje ne idu na redovite ginekološke preglede. Za one koje idu, vjerojatnost smrti od raka cerviksa je zanemariva (29).
Rak materničnog vrata gotovo je u potpunosti sprječiv. To je bolest sporog tijeka koja se razvija desetljećima. U žena koje se redovito kontroliraju bit će na vrijeme otkriven i izliječen. Nesporno je, i istraživanja to uvijek ponovo dokazuju, da je probir citološkim (Papa) testom najefikasniji, najsigurniji i najisplativiji postupak prevencije cervikalnog karcinoma (30). On je zaslužan za bitno smanjenje smrtnosti od ove bolesti u zadnjih nekoliko desetljeća. U tom smislu pridonose i nepušenje, kvalitetna ishrana i dobri uvjeti života.
U opisanim okolnostima zagovaranje cijepljenja protiv HPV-a sa znanstvene je i medicinske, ali i zdravorazumske strane bespredmetno. A kad se zna da je cjepivo beskorisno, naprosto je apsurdno.
No apsurd tu ne završava. Na cijepljenje protiv HPV-a pozivaju se i dječaci. U kliničkim studijama s cjepivom jasno je da u toj populaciji redukcija cervikalne displazije nije zabilježena. Penilnih displazija nije bilo dovoljno za analizu. Tek u jednoj podstudiji od 598 homoseksualnih mladića nađen je učinak cjepiva na analnu displaziju. To je, uz efekt na kondilome bilo dovoljno da se cjepivo registrira i za muški spol (14). Kao dodatni razlog za cijepljenje dječaka navode se HPV-om uzrokovani karcinomi usta i ždrijela, poglavito u homoseksualaca. Kao i kolektivna imunost – vakcinacija samo ženske populacije nedovoljna je da bi se eradicirali ciljani tipovi HPV-a. Osim toga, program cijepljenja koji obuhvaća samo jedan spol povećava psihološko opterećenje žena i spolnu nejednakost (31)!
Provjeri/dr. Lidija Gajski
P O D I J E L I !